杨春艳1,刘青1*,付义1,陈斌1,冯玉华2,齐华隆2
(1.云南中医药大学第三附属医院,云南 昆明,650011;2.云南中医药大学,云南 昆明,650011)
(本论文荣获“第七届兰茂论坛”优秀论文三等奖)
摘要:新新冠状病毒肺炎(简称新冠肺炎)属中医疫病范畴,病因为感受湿毒之邪,犯于肺,伤及脾,波及五脏六腑,湿毒邪气可以趋于寒化、也可以化热、化燥。中医在在治疗上应注重辨证论治、一人一方、个体化治疗。笔者为援鄂医疗队队员,现将在赤壁市人民医院救治2例新冠肺炎病例进行分析,探讨中医在新冠肺炎资料中的优势。
关键词:新冠肺炎;疫病;中医治疗;个体化治疗
自2019年12月以来,在世界范围内多处爆发了一种由新型冠状病毒引起传染病,2020年1月12日,该病被世卫组织(WHO)正式命名为“Corona Virus Disease 2019”,简称为 COVID-19[1]。2020年1月25日,习近平总书记明确要求中西医结合治疗新冠肺炎。疫情防控过程中,国家卫生健康委办公厅和国家中医药管理局办公室先后颁布七次《新型冠状病毒感染的肺炎诊疗方案》。其中第三版至七版中明确中医治疗方案。国家中医药局在3月23日国新办新闻发布会报告:全国新冠肺炎确诊病例中,有74187人使用了中医药,占91.5%,临床疗效观察显示,中医药总有效率达到了90%以上。
笔者为云南省第三批援鄂医疗队队队员、赤壁市人民医院防治新冠肺炎专家组中医组组长,本次救治中西医优势互补、协同起效。中医采用辨证施治、单人单方、个体化治疗。现结合2例病案,就治疗的思路和体会总结如下:
1.病例介绍
1.1病例一:患者喻某,女,32岁,因CT检查发现肺部磨玻璃样改变1天于2020年2月7日收住院。患者因其丈夫疑似感染病毒性肺炎,于2月7日行肺部CT检查提示左肺下叶磨玻璃样病变收住赤壁市人民医院。入院时否认有发热、咳嗽、咽痛、鼻塞、流涕、胸闷、呼吸困难等不适,无腹痛、腹泻,无全身乏力。2月7日WBC:4.68X109/L、LYM:1.79X109/L,2月8日第一次咽拭子核酸阳性,确诊为新冠肺炎。西医给予抗病毒(利巴韦林,盐酸阿比多尔口服)、抗感染(头孢哌酮/舒巴坦)对症治疗。2月10日患者出现发热,体温升高39°C,伴有恶寒,偶有咳嗽,咯白痰。加用甲强龙静滴,40mg/次,1次/日静滴;2月11日发热不退,体温波动与38°C -39°C,加大甲强龙剂量为40mg/次,2次/日;至2月14日发热仍不退,最高39°C。中医介入治疗,嘱停用甲强龙静滴。患者既往体健。患者丈夫为疑似患者,一直密切接触。
2月14日 一诊:发热、恶寒,体温38.9°C,时有咳嗽、咯痰,咯少许白粘痰,伴有气喘,上腹部不适,恶心,不思饮食,腹泻,稀水便,无粘液,每天4-5次,肢体倦怠,口干欲饮,头痛,舌质暗红,苔白腻泛黄。中医诊断为疫毒,证属湿毒内蕴,犯肺困脾,阻遏三焦,治以清利湿热、化浊除湿、通利三焦,方药组成:北柴胡24g,炒黄芩15g,法半夏15g,生石膏先煎30g,党参15g,大枣10g,薏苡仁30g,白蔻仁10g,厚朴10g,炒白术15g,滑石包煎10g,砂仁后下10g,炮姜15g,陈皮15g,通草5g,甘草5g。3剂,每日1剂,水煎取汁300ml,每日3次,饭后1小时温服。
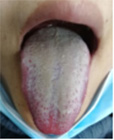
图1:2月14日一诊舌象(病例一)
服药后患者体温逐渐下降。
2月17二诊:体温下降,低热,往来寒热,体温37.2°C,厌食,头痛明显,下午尤甚,活动后气喘,乏力,大便溏,次数较前减少,舌边尖红,苔薄黄。调整方药:柴胡24g,炒黄芩15g,法半夏9g,党参10g,大枣10g,薏苡仁30g,白蔻仁10g,川芎10g,葛根30g,白芷10g,炮姜15g,炒鸡内金15g,炒麦芽15g,炒白术15g,青蒿10g,徐长卿15g,红景天30g,甘草5g。3剂,每日1剂,水煎取汁300ml,每日3次,饭后1小时温服。
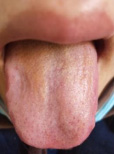
图2:2月17日二诊舌象(病例一)
2月20三诊:已无发热,头痛缓解,饮食明显改善,出汗,活动后汗多,时伴气短,乏力,大便溏日一次,睡眠一般,舌淡苔薄白。黄芪六君子汤加减收官。方药组成:黄芪30g,党参15g,炒白术15g,陈皮15g,姜半夏9g,大枣10g,豆蔻10g,淮山药15g,红景天30g,炙甘草5g。3剂,每日1剂,水煎取汁300ml,每日3次,饭后1小时温服。
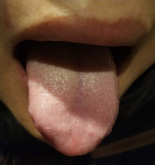
图3:2月20日三诊舌象(病例一)
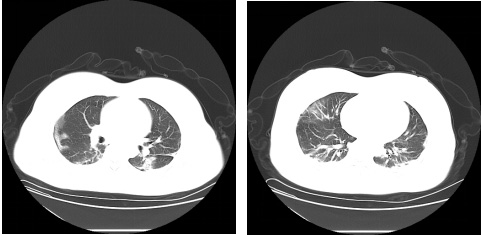
图4:2月10日肺部CT(病例一)
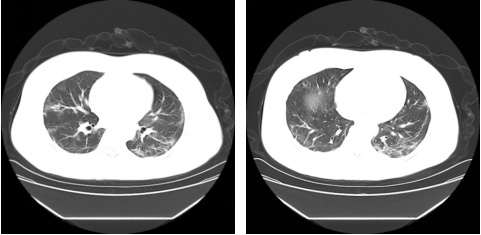
图5:2月27日肺部CT(病例一)
分析:该患者高热,经西医规范治疗,使用甲强龙静滴体温未降,一诊患者默默不欲饮食和呕而发热,有柴胡证。加之患者口干口渴,加石膏清阳明热。湿毒犯肺困脾,故见恶寒头痛、肢体困倦、不思饮食,舌苔厚腻,配合三仁汤治宣畅气机,清利湿热,合砂仁、陈皮、白术温中行气,健脾利湿,固护中焦,以助正气卫邪于外。全方清利湿热、化浊除湿、通利三焦。二诊时患者发热退,舌苔明显消退,邪热湿浊未尽,去石膏,继续小柴胡、三仁汤加减,患者头痛明显,下午尤甚,湿困于脾,脾不升清,下午晚上阳气渐衰,故有下午晚上就会头痛,加用川芎行气止痛,川芎既可以行气使全身气血运行,又可以与葛根、白芷同用缓解头痛,且葛根具有升阳止泻之功,减轻大便稀的症状,调动全身阳气抗邪。青蒿为截疟要药,且能除虚热、徐长卿《本经》:“主蛊毒,疫疾,邪恶气,温疟……”。青蒿、徐长卿共有清疫毒之功。红景天益气活血通脉。三诊时患者邪热湿浊已清、肺脾气虚,予黄芪六君子汤加减收官。复查双肺CT病灶吸收,二次核酸检测阴性出院。
1.2病例二:患者吴某,女,75岁,因咳嗽10天,发热3天于2020年2月5日收住院。患者10天前出现咳嗽,干咳,3天前出现发热,为低热,伴见心悸、胸闷。到医院就诊,门诊查胸部CT提示病毒性肺炎可能收治入院。患者自起病以来,精神、睡眠、饮食欠佳,大小便正常,体力下降。2月5日胸部CT:双肺感染,病毒性肺炎可能。2月5日查血常规:WBC:6.32X109/L、Neu%(中性粒细胞百分比):67.60 %、LYM (淋巴细胞计数)正常;CRP(C反应蛋白):42.9 mg/L;新冠肺炎核酸检测阳性。入院后西医予抗病毒(利巴韦林,盐酸阿比多尔口服)、抗感染(头孢哌酮/舒巴坦)、对症治疗。既往高血压、冠心病病史3年。因乳腺癌行右侧乳房切除史10年。
2月14日 一诊:时有低热,偶有咳嗽,咯少许白粘痰,量少,脱氧后有气促胸闷现象,口干明显,无口苦,大便2次/日,质正常。饮食可,乏力,舌红绛无苔。方药组成:生石膏(先煎)30g,知母10g,人参10g,粳米30g,麦冬15g,法半夏9g,淡竹叶10g,北沙参15g,玉竹10g,石斛10g,炙甘草5g。3剂,每日1剂,水煎取汁300ml,每日3次,饭后1小时温服。
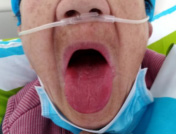
图6:2月14日一诊舌象(病例二)
2月17日二诊:上述症状明显缓解。无发热、无咳嗽,饮食少,口干明显缓解,大便正常,舌淡暗,苔薄白。上方去掉石膏、知母、淡竹叶,加茯苓20 g,炒白术15g,生麦芽30g,红景天30g。方药组成:人参10g,粳米30g,麦冬15g,法半夏9g,北沙参15g,玉竹10g,石斛10g,茯苓20g,炒白术15g,生麦芽30g,红景天30g,炙甘草5g。3剂,每日1剂,水煎取汁300ml,每日3次,饭后1小时温服。
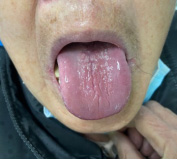
图7:2月14日二诊舌象(病例二)
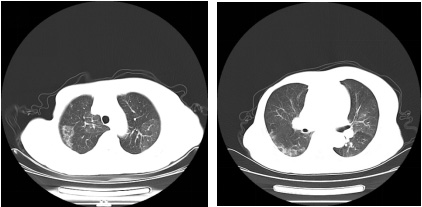
图8:2月10日肺部CT(病例二)

图9:2月20日肺部CT(病例二)
分析:此患者一诊时考虑邪毒耗伤气阴,邪热内蕴,治予清热生津、益气和胃,方用竹叶石膏汤加味,经治疗后患者症状缓解明显,舌象明显改善,邪热已尽,气阴两虚,上方去石膏、知母、淡竹叶,加入健脾益气、活血通脉之品后患者症状好转。复查双肺CT病灶吸收,二次核酸检测阴性出院。
2、临证体悟
2.1病名的认识:
中医认为,新冠肺炎属于中医“疫病”范畴,具有强烈传染性、广泛流行性[2]。多位专家[3-4]认为新冠肺炎早期主要有身热不扬、乏力、恶心、呕吐、腹胀、便溏、肢体困重酸痛、舌苔厚腻等湿邪过重的表现。六淫皆可化毒,湿内外合邪而致“湿毒”,“湿毒”为疫疠之气,侵犯机体则发疫病,故新冠肺炎属于“湿毒疫”的范畴。
2.2病因病机的认识:
发病病位主要在肺、涉及脾胃。无论是危重症病人还是轻症患者,不管舌苔偏黄还是偏白,总的呈现厚腻腐苔,湿浊之象非常重。湿毒与寒相合,犯于肺气,伤及脾阳,运化失常,三焦失司。临证可见:在上焦胸满憋闷;在中焦脘痞不食,恶心呕吐;在下焦小便清长,便溏,舌淡苔白脉沉细。湿度与热相合,造成湿热疠邪壅遏肺气,肺失宣肃,进而入闭阳明,化火化毒。临证可见:在上焦肺气郁闭,痰涎胸满;在中焦阳明火毒,腑实不通;在下焦湿热,小便色黄。总之,湿毒从口鼻皮毛而入,犯于肺,伤及脾,波及五脏六腑,导致卫气郁闭不通,上中下三焦失司,气机升降失常,血脉瘀滞不通,阴阳失调格拒。故本病病性为湿,可以趋于寒化;也可以化热、化燥。
2.3 临床共性:
大多数患者临床出现发热、咳嗽、气短、呼吸困难、乏力、脘痞、苔腻;CT肺部可见渗出病灶;低氧、氧合指数下降。
2.4 中医治疗:
2.4.1中医四诊采集:早期防护物资的缺乏,四诊采集可以通过视频电话、微信联系、进入病区采集四诊信息等多种方式。虽然对疾病的诊疗历来以四诊合参为主,但在历代瘟疫典籍中舌苔却是重中之重。古人云“温病重舌,杂病重脉”,此次疫情因为有实际情况影响,医生进入病房需戴双层手套,对脉诊结果造成较大干扰,可能会出现或多或少的偏差,故舌苔的变化自然成为首要观测征象。
2.4.2中医辨证论治、个性化治疗:本病在不同的发展阶段,可以出现不同的证型,在治疗本病时既辨病又辨证,将重点放在“证”的区别上,通过辨证而进一步认识疾病,在治疗疾病时就可以采取“同病异治”的原则。
2.4.3三因制宜:三因制宜就是医者在临床时需根据患者个体差异、所处季节、所在区域等不同采取不同的治疗方法。我国地域辽阔,南北东西气候不同,加之发病季节与个人体质因素,新冠肺炎发病后,不同地域的患者或同一地区的不同患者,会出现临床表现不同、证候差异较大的现象。虽然我们强调疫病症状相似、所有人普遍易感,但治疗上绝不能以一方、一药治之,应当因时、因地、因人的不同来制定适宜的治疗方法。
2.4.4中医全程干预:中医应当及早、全程干预。疑似患者可以预防;在轻症,可以控制病情进展,将病证解除在初期和中期,使疾病有良好的预后;在重症和危重症期,中医药可以延缓生命或挽救生命;在恢复期,中医药可以促进康复。
2.4.5注重患者内伤基础:此次新冠肺炎,天寒、地湿共同作用,影响了人体脾胃运化功能,引动外邪入侵。年龄较大或有基础性病症的患者往往病情较重。治疗上兼顾患者内伤基础。
2.4.6扶正驱邪,贯穿始终:《黄帝内经》指出,“正气存内,邪不可干”,“邪之所凑,其气必虚”。此次疫情中,存在无症状感染者、发病轻微者,亦有一般感染者,而部分患者发病即重。病程一般为 9-14 天,大部分患者痊愈,而部分患者会突然出现“炎症风暴”,病势转危。这就是人体正气与外来邪气之间斗争情况的真实反映。故治疗中要重视疫病病程中的正邪关系,正气的盛衰决定病情的预后转归,所以在治疗过程中扶正驱邪贯彻疾病始终。
2.4.7 患者多有瘀血,加入活血化瘀之品:多数患者,特别是重症患者舌质夹青、淡暗、舌底脉络迂曲,有明显瘀血征象,故治疗中笔者多加入云南特色药材红景天益气活血通脉。
3.结语
在临床实践中,参照前人经验及各地诊疗经验,中医在新冠肺炎治疗中应早期、全程参与治疗,治疗本病时重点注意证的辨别,三因制宜,一人一方、个性化治疗,这样在临床上能取得了很好的疗效。在以后的救治过程中,加强对疾病症状和证候传变规律的观察总结,更好的发挥中医药的救治作用。
【参考文献】
[1] Pan F, Ye T, Sun P, Gui S, Liang B, Li L, Zheng D, Wang J, Hesketh RL, Yang L, Zheng C. Time course of lung changes on chest CT during recovery from 2019 novel coronavirus (COVID-19) pneumonia[J]. Radiology. 2020,13(5):178-182.
[2]国家卫生健康委办公厅,国家中医药管理局办公室.新型冠状病毒肺炎临床诊疗方案( 试行第七版) [EB/OL].(2020-3-3)http://www.nhc.gov.cn/yzygj/ zhengcwj /202003/46c9294a7dfe4cef80dc7f5912eb1989.shtml.
[3]郑文科,张俊华,杨丰文,等.中医药防治新型冠状病毒肺炎各地诊疗方案综合分析[J].中医杂志,2020,61,(4):277-288.
[3]王玉光,齐文升,马家驹,等.新型冠状病毒肺炎中医临床特征与辨证治疗初探[J].中医杂志,2020,61(4):281-285.



